¿Cómo podemos entrenar el cerebro para ayudar a los pacientes con ictus?
PublicacionesMuchas personas que han sufrido un ictus tienen problemas para moverse, incluso después de la terapia con los mejores expertos y métodos. Las nuevas formas de hacer más eficaz la terapia del ictus podrían ayudar a las personas a recuperarse de forma más efectiva. Algunos grupos de investigación han desarrollado sistemas de interfaz cerebro-ordenador (BCI) que pueden medir cuándo un paciente con ictus imagina el movimiento de la mano mediante el registro de las ondas cerebrales. Nosotros desarrollamos una BCI que utilizaba la actividad cerebral de cada paciente para controlar un estimulador muscular y un monitor durante la terapia. Los pacientes recibían una respuesta gratificante durante la terapia cuando imaginaban un movimiento correctamente. Hicimos pruebas con 51 pacientes, algunos de los cuales habían sufrido un ictus hace muchos años. 42 pacientes mejoraron tras la terapia, según los resultados de las pruebas estandarizadas. Por tanto, la terapia basada en la ICB podría ayudar a algunos pacientes con ictus. Creemos que en los próximos años se producirán nuevos avances que conducirán a terapias más efectivas mediante el uso de ICB.
¿Qué ocurre en el cerebro cuando una persona sufre un ictus?
Un ictus es un tipo de daño cerebral cada vez más frecuente porque la gente vive más tiempo. Un ictus se produce cuando un vaso sanguíneo del cerebro se bloquea o empieza a sangrar. En cualquiera de los dos casos, algunas partes del cerebro no reciben el suministro de sangre que necesitan, lo que puede causar graves daños cerebrales. Tras un ictus, es importante que el paciente acuda inmediatamente a un hospital. A veces, los médicos pueden ayudar a los pacientes a recuperarse de algunas de las lesiones cerebrales pocos días después del ictus. Sin embargo, incluso con tratamiento hospitalario, muchos pacientes sufren daños cerebrales graves y duraderos y necesitan una terapia exhaustiva.
El cerebro consta de dos mitades, denominadas hemisferios izquierdo y derecho. Por lo general, un ictus sólo afecta a un hemisferio, por lo que algunos supervivientes de ictus tienen problemas para mover el lado izquierdo o derecho del cuerpo. En los casos graves, el brazo y la pierna del lado izquierdo o derecho del paciente pueden quedar completamente paralizados. En muchos casos más leves, los pacientes sólo tienen problemas con un brazo o una pierna (no con ambos) y pueden realizar casi todos los movimientos con normalidad. El ictus puede causar otro problema llamado espasticidad. Esto significa que algunos músculos están demasiado tensos. Los pacientes pueden tener dolor, dificultad para moverse, movimientos involuntarios y otros problemas.
La dificultad de movimiento puede provocar muchos problemas. Los supervivientes de un ictus pueden no ser capaces de trabajar o disfrutar de sus deportes o aficiones favoritas. Pueden necesitar la ayuda de amigos y familiares, y pueden tener problemas económicos por la pérdida de trabajo y los costes del tratamiento y los cuidados. Algunos supervivientes de accidentes cerebrovasculares se sienten incómodos en público porque creen que la gente se burlará de ellos por su discapacidad. Éstas son sólo algunas de las razones por las que necesitamos los mejores enfoques y tecnologías posibles para ayudar a los pacientes con ictus a recuperar la capacidad de movimiento.
¿Cómo se pueden utilizar las interfaces cerebro-ordenador para la terapia del ictus?
Imagínese a un paciente que ha sufrido una apoplejía y que ya no puede mover una mano. Para tratar a los pacientes con ictus, los terapeutas suelen pedirles que imaginen o intenten ciertos tipos de movimientos de la mano. A lo largo de decenas de sesiones de terapia, esto ayuda al cerebro a reaprender a controlar la mano afectada. Para medir la actividad eléctrica del cerebro se utiliza desde hace muchos años una medida llamada electroencefalograma (EEG) [1]. Esta técnica utiliza unos pequeños discos metálicos, llamados electrodos, que se colocan en la cabeza. El EEG puede indicarnos qué zonas del cerebro están activas. Por ejemplo, colocando los electrodos sobre las áreas cerebrales responsables del movimiento y la sensación, podemos estudiar la actividad cerebral que se produce cuando una persona se mueve o siente una sensación.

El EEG puede combinarse con una interfaz cerebro-ordenador (BCI) para crear un nuevo tipo de terapia para el ictus. Una BCI es un sistema que puede proporcionar información en tiempo real sobre la actividad del cerebro a la persona que recibe la terapia. El sistema BCI puede detectar cuando los pacientes imaginan los movimientos correctos de la mano y puede hacerles saber si esos movimientos son correctos. Por ejemplo, si el paciente imagina un movimiento de la mano izquierda, una mano de dibujos animados en el monitor puede imitar ese movimiento, mientras un estimulador muscular ayuda a la mano izquierda a moverse. De este modo, el paciente sólo recibe una respuesta gratificante del sistema cuando realiza correctamente el movimiento imaginado. Ver una mano de dibujos animados y sentir al mismo tiempo el movimiento de sus propias manos puede ayudar a motivar a los pacientes y animar a sus cerebros a reaprender las funciones motoras. Se han desarrollado muchos otros tipos de BCI. El uso de ICB en la terapia posterior al ictus puede conducir a un aumento de la plasticidad cerebral, lo que significa que el cerebro puede crear nuevas conexiones que le ayuden a aprender a realizar de nuevo ciertas funciones, como mover la mano sin espasmos u otras dificultades.
¿Cómo hicimos el estudio científico recoveriX?
Pedimos a 51 pacientes que participaran en nuestro estudio. Estos pacientes tenían 61 años de edad, por término medio, y habían sufrido el ictus una media de 37 meses antes del estudio. Algunas personas creen que los pacientes que sufrieron accidentes cerebrovasculares hace más de 12 meses probablemente no mejorarán, pero nosotros planteamos la hipótesis de lo contrario.
Los pacientes participaron en dos evaluaciones previas antes de la terapia. En las preevaluaciones, realizamos pruebas para estudiar las habilidades motoras de cada paciente y otros factores. Las preevaluaciones se realizaron en dos días diferentes, separados por un mes, para asegurarnos de que conocíamos bien las capacidades de los pacientes antes de la terapia. A continuación, los pacientes participaron en entre 25 y 31 sesiones de terapia BCI con un terapeuta autorizado. Cada sesión duraba aproximadamente 1 hora, y la mayoría de los pacientes realizaban 2 sesiones por semana (Figura 1). Posteriormente, se realizaron tres evaluaciones posteriores para estudiar el cambio de cada paciente. La primera evaluación posterior se realizó inmediatamente después de la última sesión de terapia, y las otras evaluaciones posteriores se realizaron 1 y 6 meses después.
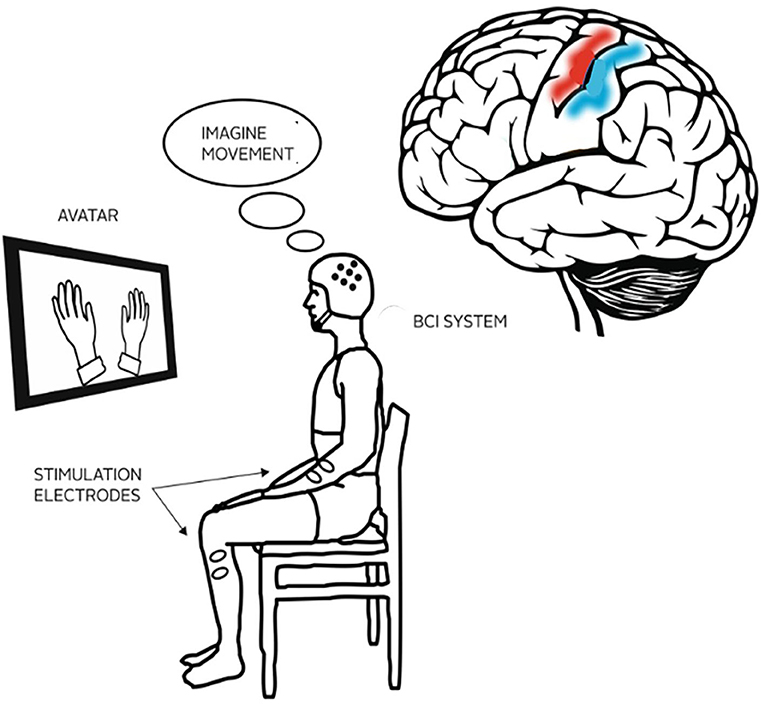
¿Qué detecta recoveriX del cerebro?
Exploramos el efecto de la terapia BCI midiendo tres factores distintos:
-
- La precisión de la BCI
- Actividad cerebral
- Movimiento
La precisión del BCI es una forma de medir la participación de cada paciente en las tareas de imaginería motora. Una alta precisión de la ICB indica que el paciente está prestando atención a las tareas e imaginando los movimientos correctamente. Si el paciente no imagina ningún movimiento, la precisión del BCI estará en torno al 50%. Por lo tanto, una precisión baja podría indicar que el paciente no está participando o no está imaginando los movimientos correctamente. Un terapeuta podría entonces entrenar al paciente para ayudarle a mejorar la precisión de la BCI (Figura 2A).
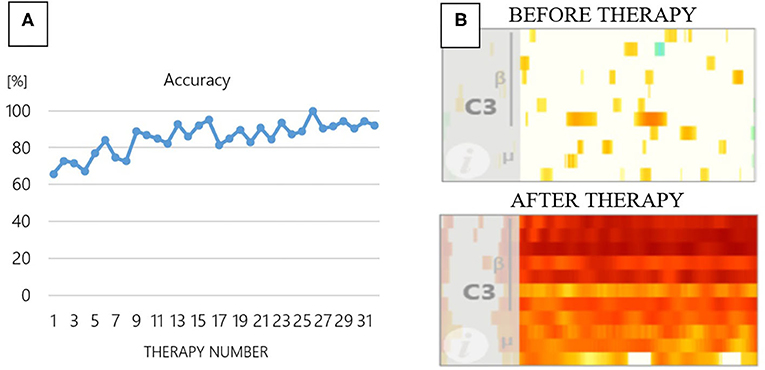
Figura 2 – (A) Precisión del ICB de las sesiones de terapia 1 a 31 de un paciente. Al principio, la precisión del ICB al clasificar el movimiento de la mano izquierda frente al de la derecha era del 65%. La precisión mejoró con las sesiones de terapia adicionales y alcanzó el 100% en la sesión 25. (B) Activación cerebral antes y después de 31 sesiones de terapia BCI. El color blanco antes de la terapia indica que no hay activación cerebral para producir los movimientos de la mano y los dedos, mientras que el color rojo después de la terapia indica más activación cerebral. C3 es el nombre de la posición del electrodo sobre el área cerebral responsable del movimiento de la mano derecha.
La actividad cerebral se mide a lo largo de la terapia BCI. Normalmente, en las primeras sesiones de terapia, las áreas de movimiento del cerebro no están trabajando juntas de forma eficaz. A lo largo de las semanas de terapia, solemos ver que las áreas de movimiento del cerebro se vuelven mucho más activas (Figura 2B). Los colores de la Figura 2B indican la activación cerebral en diferentes frecuencias sobre las áreas que son importantes para el movimiento. El eje x indica el tiempo en cada ensayo; las áreas más a la derecha indican momentos posteriores en el ensayo. El eje y refleja las diferentes frecuencias. Las áreas inferiores del gráfico son frecuencias más bajas (indicadas por la letra griega mu) y las áreas más altas del gráfico son frecuencias más altas (indicadas por la letra griega beta).
Estás viendo un contenido de marcador de posición de Youtube. Para acceder al contenido real, haz clic en el siguiente botón. Ten en cuenta que al hacerlo compartirás datos con terceros proveedores.
El efecto más importante de la terapia BCI es ayudar a los pacientes a recuperar el movimiento. La figura 3A muestra una herramienta que los terapeutas y los científicos utilizan para probar el movimiento de la muñeca y la mano, llamada Prueba de la Clavija de Nueve Agujeros porque el paciente debe coger nueve clavijas pequeñas y meterlas en nueve agujeros pequeños. Pedimos a los pacientes que realizaran esta prueba con ambas manos varias veces a lo largo del proceso terapéutico y registramos el tiempo que tardaban en completarla. Si la terapia BCI ayudaba a un paciente a recuperar el movimiento, observábamos una disminución del tiempo que tardaba ese paciente en completar esta prueba a lo largo de las sesiones de terapia (Figura 3B).
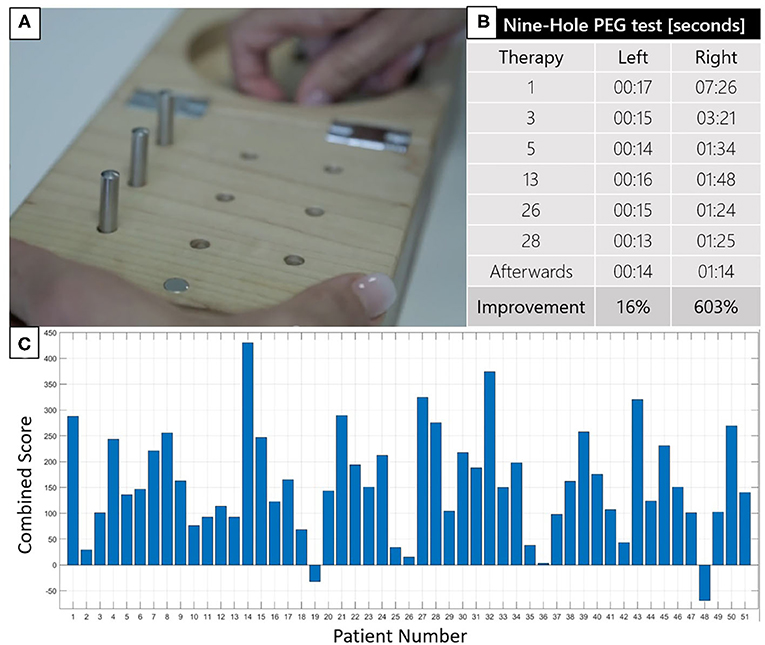
Figura 3 – (A) La prueba de la clavija de nueve agujeros puede utilizarse para comprobar el movimiento de la muñeca y de la mano.(B) Resultados que muestran la mejora del movimiento de la mano de un paciente durante la terapia BCI. El tiempo para completar la tarea con la mano afectada (derecha) disminuyó de 7 min 26 s al inicio de la terapia a 1 min 14 s después de 28 terapias. (C) Resumen de todas las pruebas de función motora, combinadas, para todos los pacientes estudiados. Si la barra está por encima de cero, el movimiento mejoró después de la terapia. Cuarenta y nueve pacientes mostraron mejoras, mientras que sólo dos pacientes mostraron una disminución del movimiento (uno tuvo otro ataque y el otro no prestó atención).
Además de la prueba de la clavija de nueve agujeros, utilizamos muchas pruebas para medir el dolor, la espasticidad, la concentración, la memoria y la capacidad de los pacientes para realizar diferentes movimientos con y sin ayuda. Algunas pruebas eran simplemente cuestionarios que preguntaban sobre las actividades cotidianas, como si el paciente podía ponerse una camiseta sin ayuda. Realizamos 18 pruebas con cada paciente, y una mayor puntuación combinada en las pruebas indicaba una mayor mejora en las mismas (Figura 3C). Nuestros resultados mostraron que la terapia BCI ayudó a la mayoría de los pacientes a recuperar el movimiento y/o reducir la espasticidad en sus manos y brazos. Encontramos que la terapia funciona mejor para los pacientes que logran más del 80% de precisión. La terapia BCI funcionó incluso muchos años después del ictus del paciente. Un paciente participó 31 años después de la apoplejía y todavía mejoró. Nuestros resultados nos indicaron que la terapia BCI ayudó al cerebro de los pacientes a aprender a controlar mejor sus movimientos.
Hasta ahora, nuestro trabajo se ha centrado en la rehabilitación de los brazos y las manos. En el futuro, utilizaremos la terapia BCI en pacientes con derrames cerebrales con las piernas afectadas, para mejorar su velocidad al caminar. La apoplejía puede afectar mucho a las personas de muchas maneras, por lo que es muy necesario explorar nuevas formas de ayudarlas a recuperarse. Con la investigación y el desarrollo adicionales de nuestro grupo y de otros grupos, esperamos desarrollar mejores métodos de terapia y dispositivos para que los pacientes puedan volver a realizar movimientos para el trabajo, la diversión, los eventos sociales y las actividades de la vida diaria.
Este artículo ha sido publicado en Frontiers For Young Minds, el 1 de octubre de 2021.
Glosario
Hemisferios: Las mitades derecha e izquierda del cerebro. El hemisferio izquierdo controla el movimiento del lado derecho del cuerpo, y viceversa.
Espasticidad: Este trastorno puede incluir espasmos (movimientos involuntarios), músculos rígidos o tensos, dolor y reflejos hiperactivos. Las personas pueden tener problemas con la postura, la marcha, las actividades cotidianas típicas y otros movimientos.
Electroencefalograma (EEG): Medición de la actividad eléctrica natural producida por el cerebro, obtenida mediante electrodos colocados en la cabeza.
Electrodos: Pequeños sensores que detectan la actividad cerebral. Los electrodos de EEG suelen ser pequeños discos metálicos montados en una gorra, que no penetran en la piel ni causan dolor.
Interfaz cerebro-ordenador (BCI): Sistema que utiliza mediciones directas de la actividad cerebral para proporcionar comunicación y control en tiempo real. La mayoría de las BCI utilizan el EEG para medir la actividad cerebral.
Función motora: La capacidad de mover partes del cuerpo.
Plasticidad cerebral: La notable capacidad del cerebro de cambiar para adaptarse a nueva información y situaciones, como la terapia. Esta capacidad ayuda a las personas a recuperarse de un accidente cerebrovascular y otras lesiones.

